
Artykuły o zdrowym odżywianiu
- Fodmap
- Definicja FODMAP
- Dlaczego FODMAP dają objawy?
- Źródła FODMAP
- Badania nad dietą low-Fodmap
- Jak wygląda dieta FODMAP?
- Potencjalne ryzyka i skutki uboczne
Definicja FODMAP
FODMAP to akronim utworzony od pierwszych liter angielskich słów:
| Akronim | Pełna nazwa (ang.) | Tłumaczenie i grupa cukrów |
| :—: | :— | :— |
| F | Fermentable | Fermentujące (łatwo poddawane fermentacji) |
| O | Oligosaccharides | Oligosacharydy (np. fruktany, galaktooligosacharydy – GOS) |
| D | Disaccharides | Disacharydy (np. laktoza) |
| M | Monosaccharides | Monosacharydy (np. wolna fruktoza) |
| A | And | I |
| P | Polyols | Poliole (alkohole cukrowe, np. sorbitol, ksylitol, mannitol) |
FODMAP to krókie łańcuchy węglowodanów, które są słabo wchłaniane w jelicie cienkim i szybko ulegają fermentacji przez bakterie w jelicie grubym, co prowadzi do wzdęć, gazów, uczucia przelewania, bólu brzucha, biegunek lub zaparć.
Dlaczego FODMAP dają objawy?
Oto kilka przyczyn:
- Słabe wchłanianie. Niektóre osoby mają niedobór enzymów lub wolniejszy transport jelitowy, przez co węglowodany FODMAP pozostają w jelicie cienkim.
- Efekt osmotyczny – przyciąganie wody. Węglowodany niewchłonięte powodują napływ wody do jelit — to może prowadzić do biegunek.
- Szybka fermentacja. Gdy docierają do jelita grubego, bakterie jelitowe zaczynają je „zjadać”, produkując gazy: wodór, CO₂, metan.
- Nadwrażliwość trzewna. U osób z IBS nawet normalne ilości gazu czy rozciągnięcie jelita dają silny ból i dyskomfort, co tłumaczy dlaczego objawy są silniejsze niż w populacji ogólnej.
Źródła FODMAP
Najczęstsze źródła FODMAP w diecie:
Produkty wysokofodmapowe (mogą dawać objawy):
Fruktany: pszenica, czosnek, cebula, por, szparagi
Galaktany: ciecierzyca, soczewica, fasola
Laktoza: mleko, jogurty, twaróg
Fruktoza: jabłka, gruszki, mango, miód
Poliole: awokado, kalafior, śliwki, ksylitol, sorbitolProdukty niskofodmapowe (zwykle dobrze tolerowane):
marchew, ziemniaki, cukinia, ogórek
truskawki, pomarańcze, winogrona
ryż, owies, quinoa
tofu naturalne, tempeh
twarde sery, napoje roślinne bez inuliny
małe porcje soczewicy z puszki
małe porcje ciecierzycy z puszki
orzechy: orzechy włoskie, pekan, makadamia
nasiona: chia, dynia, słonecznikFODMAP to naturalne składniki zdrowych produktów: warzyw, owoców, zbóż, strączków. Problem polega tylko na tym, że niektóre osoby mają na nie nadwrażliwość.
Badania nad dietą low-Fodmap
Koncepcja diety low-FODMAP pochodzi z badań zespołu z Monash University i zyskała szerokie potwierdzenie kliniczne w ostatniej dekadzie. Odkryte i opisane przez naukowców z Monash University w Australii, stały się podstawą diety niskofodmapowej – jednej z najbardziej skutecznych interwencji dietetycznych w zespole jelita nadwrażliwego (IBS).
Początki badań nad FODMAP sięgają lat 90. XX wieku, kiedy to naukowcy zaczęli zauważać związek między spożyciem pewnych węglowodanów a objawami jelitowymi. Kluczowy przełom nastąpił w 2005 roku, gdy zespół z Monash University pod kierunkiem prof. Petera Gibsona i dr Susan Shepherd opublikował pierwsze prace identyfikujące grupę krótkołańcuchowych węglowodanów odpowiedzialnych za fermentację w jelitach. Termin „FODMAP” został ukuty w 2004 roku, aby opisać fermentujące oligosacharydy (np. fruktany w cebuli i pszenicy), disacharydy (laktoza w mleku), monosacharydy (fruktoza w owocach) i poliole (np. sorbitol w gumach do żucia).
W ciągu ostatnich 20 lat (od 2005 do 2025) dieta niskofodmapowa ewoluowała z eksperymentalnej interwencji do globalnie uznanej terapii. Monash University odegrało pionierską rolę, przeprowadzając setki badań, w tym testy na zawartość FODMAP w tysiącach produktów spożywczych. Dziś aplikacja Monash FODMAP jest narzędziem używanym przez miliony osób na świecie, a dieta jest zalecana przez towarzystwa gastroenterologiczne, takie jak American College of Gastroenterology.
Rozwój ten był napędzany rosnącą liczbą pacjentów z IBS – szacuje się, że dotyka to 10–15% populacji światowej – szukających alternatyw dla farmakoterapii.
Dieta low FODMAP jest jednym z najlepiej przebadanych narzędzi dietetycznych w IBS. Badania kliniczne potwierdzają redukcję wzdęć, bólu brzucha i biegunek. Skala efektu: w praktyce klinicznej zgłasza się poprawę u ~60–75% pacjentów z IBS. To czyni dietę low-FODMAP jedną z najlepiej udokumentowanych interwencji dietetycznych w IBS.
W sieciowej meta-analizie z 2021 roku, obejmującej 13 randomizowanych badań kontrolowanych (RCT) z 944 pacjentami, dieta niskofodmapowa zajęła pierwsze miejsce we wszystkich punktach końcowych: poprawa globalnych objawów IBS, ból brzucha, wzdęcia i zaburzenia stolca.
Inna meta-analiza z 2017 roku (10 badań, w tym 7 kontrolowanych) wykazała, że dieta niskofodmapowa znacząco obniża skalę nasilenia objawów IBS (IBS-SSS) w porównaniu do diet standardowych. Poprawa dotyczyła 70–86% pacjentów, z efektem widocznym już po 3–4 tygodniach.
Przegląd z 2016 roku podsumowuje dowody z 6 RCT i licznych badań obserwacyjnych: dieta poprawia objawy u większości dorosłych z IBS, niezależnie od podtypu (z dominacją biegunki, zaparć lub mieszana). Efekty są dawkozależne – rechallenge z fruktozą czy fruktanami indukuje objawy w kontrolowany sposób.
Badania długoterminowe (do 12 miesięcy) pokazują utrzymanie korzyści po fazie reintrodukcji i personalizacji, z poprawą jakości życia i redukcją lęku/depresji.SIBO (small intestinal bacterial overgrowth) — istnieje złożona relacja między SIBO a objawami IBS; niektórzy pacjenci z SIBO reagują na ograniczenie FODMAP, ale istnieją też obawy, że restrykcyjna dieta może wpływać na przebieg leczenia SIBO i skuteczność antybiotyków. W praktyce klinicznej często stosuje się podejście kombinowane: diagnostyka SIBO (testy oddechowe, ocena kliniczna), leczenie (np. rifaksimina / podejścia alternatywne) i następnie praca nad dietą.
Inne wskazania: badania sugerują potencjalne korzyści diet low-FODMAP w redukcji dolegliwości gastrycznych u pacjentek z endometriozą, a także przy niektórych zaburzeniach zapalnych (jako wsparcie dla objawów, nie jako leczenie choroby podstawowej). Sportowcy i osoby aktywne: Pomaga w „biegunce biegacza” spowodowanej FODMAP.
Krótkoterminowo dieta low-FODMAP zmniejsza fermentację i objawy, ale jednocześnie w badaniach obserwowano spadek liczby bifidobakterii i zmniejszenie niektórych markerów „prebiotycznych” w jelicie. To sugeruje, że restrykcyjna, długotrwała eliminacja może niekorzystnie zmieniać ekosystem jelitowy. Nowe analizy i metaanalizy (ostatnie lata) próbują wyważyć korzyści kliniczne i potencjalne koszty mikrobiologiczne; niektóre przeglądy wskazują, że przy poprawnie przeprowadzonej fazie reintrodukcji i personalizacji dietetycznej negatywny wpływ na mikrobiotę można zminimalizować. Jednak długoterminowe dane (lata) są wciąż ograniczone.
Jak wygląda dieta FODMAP?
Dieta składa się z trzech jasno zdefiniowanych faz:
1) Eliminacja (6–8 tygodni). Usuwa się większość produktów bogatych w FODMAP, aby uspokoić jelita.
2) Reintrodukcja. Stopniowo testuje się poszczególne grupy FODMAP, np.: fruktany → galaktany → laktoza → fruktoza → poliole. Celem jest sprawdzenie, które z nich powodują objawy.
3) Personalizacja. Odrzucamy jedynie te produkty, które wywołują objawy; przywracamy resztę diety. Dobrze przeprowadzona personalizacja minimalizuje skutki uboczne dla mikrobioty i jakości życia.
Współpraca z dietetykiem jest kluczowa: poprawia przestrzeganie reguł, pozwala na właściwe prowadzenie reintrodukcji i minimalizuje ryzyko niedoborów. U pacjentów z długotrwałymi ograniczeniami należy rozważyć ocenę markerów odżywienia i ewentualne wsparcie pre/probiotyczne (dobierane indywidualnie).
Potencjalne ryzyka i skutki uboczne
Chociaż skuteczna, dieta niskofodmapowa nie jest wolna od wad. Faza eliminacyjna (4–6 tygodni) jest restrykcyjna i wymaga nadzoru dietetyka, by uniknąć niedoborów (np. wapnia, błonnika, prebiotyków).
Wpływ na mikrobiom: Badania wskazują na redukcję bifidobakterii i ogólnej różnorodności bakterii jelitowych, co może być niekorzystne długoterminowo. Jednak po reintrodukcji mikrobiom często wraca do normy, a efekty są odwrotne u niektórych pacjentów z zaburzeniami jelitowymi.
Ryzyko niedoborów odżywczych: Ścisła restrykcja może prowadzić do niedoborów żelaza, witamin z grupy B czy błonnika, zwiększając ryzyko zaparć. Meta-analizy podkreślają, że dieta nie powinna być stosowana bez personalizacji.
Efekty psychologiczne: U niektórych pacjentów dieta nasila lęk związany z jedzeniem (orthorexia), choć ogólnie poprawia samopoczucie. Badania sugerują, że długoterminowe stosowanie jest bezpieczne pod warunkiem monitoringu. - Dieta planetarna
Czy dieta planetarna to przyszłość zdrowego żywienia?
Dieta planetarna (Planetary Health Diet) to koncepcja opracowana przez komisję EAT-Lancet w 2019 roku.
Komisja EAT-Lancet to grupa 37 światowej sławy naukowców z 16 krajów, która opracowała raport „Food in the Anthropocene: the EAT–Lancet Commission on healthy diets from sustainable food systems”. Celem komisji było określenie celów dotyczących zdrowej diety i zrównoważonej produkcji żywności, aby wyżywić rosnącą populację w granicach możliwości naszej planety. Raport ten jest pierwszym naukowym przeglądem tego, co stanowi zdrową dietę w zrównoważonym systemie żywnościowym.Podsumowanie raportu do pobrania tutaj

Young seedlings are ready to grow in fertile soil, Agriculture gave the young men trees to prepare for planting and reduce global warming, Save world save life and Plant a tree concept. Jej głównym celem jest zrównoważenie zdrowia ludzi i planety. Oznacza to taki sposób odżywiania, który:
- promuje zdrowie człowieka, zmniejszając ryzyko chorób przewlekłych,
- chroni środowisko, ograniczając emisję gazów cieplarnianych, zużycie wody i degradację gleby.
Główne założenia diety planetarnej:
- Ograniczenie spożycia mięsa i produktów zwierzęcych – szczególnie czerwonego mięsa i nabiału.
- Zwiększenie ilości roślin w diecie – warzywa, owoce, rośliny strączkowe, orzechy, nasiona.
- Źródła białka głównie roślinne, ryby w umiarkowanych ilościach.
- Węglowodany z pełnych ziaren, minimalizacja cukru i ultraprzetworzonych produktów.
- Tłuszcze roślinne zamiast zwierzęcych.
Komisja EAT-Lancet określiła orientacyjne porcje:
- Białko zwierzęce – maksymalnie 14 g czerwonego mięsa dziennie (ok. 1 porcja tygodniowo),
- Ryby – do 28 g dziennie,
- Warzywa i owoce – aż 500 g dziennie,
- Orzechy i nasiona – 50 g dziennie,
- Produkty pełnoziarniste – ok. 230 g dziennie,
- Tłuszcze roślinne (oleje) – 40 g dziennie.
Jak wygląda talerz diety planetarnej?
Proporcje można przedstawić prosto:
- Warzywa i owoce: ok. 50% całej diety (około 300–500 g warzyw i 200–250 g owoców dziennie).
- Produkty pełnoziarniste: 200–250 g dziennie (chleb razowy, brązowy ryż, kasza gryczana, owies).
- Rośliny strączkowe: 50 g dziennie (soczewica, ciecierzyca, fasola).
- Orzechy i nasiona: 50 g dziennie.
- Mleko i przetwory mleczne: około 250 g dziennie.
- Mięso czerwone: maksymalnie 14 g dziennie (czyli porcja ok. 100 g raz w tygodniu).
- Drób i ryby: po 25–30 g dziennie w przeliczeniu (czyli kilka razy w tygodniu).
- Dodatkowe tłuszcze: preferowane są roślinne (olej rzepakowy, oliwa).
- Cukry dodane: poniżej 30 g dziennie.
Rosnąca liczba ludności (prognozuje się, że w 2050 roku osiągnie 10 miliardów), zmiany klimatyczne i degradacja ekosystemów zmuszają nas do refleksji: jak jeść tak, by nie tylko zaspokajać głód, ale także nie doprowadzić do wyczerpania zasobów Ziemi.
WHO szacuje, że ponad 11 milionów zgonów rocznie jest związanych z nieprawidłową dietą. Produkcja żywności odpowiada za ok. 30% emisji CO₂ (z czego produkcja mięsa generuje aż 14,5% emisji gazów cieplarnianych) i znaczną część wylesiania. (FAO (2020). Greenhouse gas emissions from agriculture, forestry and other land use.) Co ciekawe hodowla 1 kg wołowiny emituje nawet 60 razy więcej CO₂ niż produkcja 1 kg grochu. (Poore J, Nemecek T. (2018). Reducing food’s environmental impacts through producers and consumers. Science.)
Dieta planetarna może zapobiec chorobom cywilizacyjnym (otyłość, cukrzyca typu 2, choroby serca) oraz spowolnić kryzys klimatyczny.
Niektórzy eksperci wskazują, że dieta planetarna to model idealny, ale trudny do pełnego wdrożenia bez globalnych zmian w systemach produkcji i dystrybucji żywności.
Nasz sposób jedzenia wpływa nie tylko na zdrowie, ale i na przyszłość planety.
- Alergeny Spożywcze
Definicja
Alergen spożywczy to białkowy składnik pokarmu, który w wyniku zaburzenia tolerancji immunologicznej wywołuje reakcję nadwrażliwości typu I (natychmiastową), zależną od immunoglobulin IgE. W niektórych przypadkach mogą być również zaangażowane reakcje typu III (kompleksy immunologiczne) lub IV (komórkowe).
Alergia pokarmowa to patologiczna odpowiedź immunologiczna na alergen obecny w żywności, która może prowadzić do lokalnych lub uogólnionych objawów, a nawet zagrażać życiu (np. anafilaksja).Mechanizm
Podczas pierwszego kontaktu z alergenem dochodzi do:
- rozpoznania alergenu przez komórki prezentujące antygen (APC),
- aktywacji limfocytów Th2,
- produkcji cytokin IL-4, IL-5, IL-13,
- przełączenia klas w limfocytach B i produkcji przeciwciał IgE,
- IgE przyłączają się do receptorów FcεRI [FcεRI jest zbudowany z czterech łańcuchów: alfa (FcεRIα), beta (FcεRIβ), oraz dwóch łańcuchów gamma (FcεRIγ)] na komórkach tucznych (mastocytach) i bazofilach (granulocytach zasadochłonnych).
Przy ponownym kontakcie:
- dochodzi do przekroczenia progu aktywacji,
- komórki tuczne degranulują, uwalniając histaminę, tryptazę, leukotrieny, prostaglandyny,
- rozwija się reakcja alergiczna (z objawami skórnymi, oddechowymi, pokarmowymi lub anafilaksją).
Najczęstsze alergeny
Najczęściej występujące alergeny pokarmowe to tzw. “Wielka Ósemka”:
- Mleko krowie (kazeina, β-laktoglobulina)
- Jaja (owoalbumina, owomukoid)
- Orzeszki ziemne (arachina, konarachina)
- Orzechy drzewne (białka 2S, profiliny)
- Ryby (parwalbuminy)
- Skorupiaki i mięczaki (tropomiozyna)
- Soja (gly m 5, gly m 6)
- Pszenica (gluten, ω5-gliadyna)
Pozostałe alergeny to seler, gorczyca, sezam, łubin, siarczyny.
Objawy
Objawy kliniczne pojawiają się przy wtórnym kontakcie z alergenem i są to:
- Skórne
- Pokrzywka kontaktowa i uogólniona
- Obrzęk naczynioruchowy (np. warg, języka)
- Zaostrzenia AZS
- Pokarmowe
- Nudności, wymioty, biegunki
- Bóle brzucha, kolki
- Eozynofilowe zapalenie przełyku
- Oddechowe
- Napady duszności
- Skurcz oskrzeli
- Nieżyt nosa
- Anafilaksja
- Spadek ciśnienia, omdlenie, tachykardia
- Obturacja dróg oddechowych
- Wymaga natychmiastowego podania adrenaliny
Alergie krzyżowe
Zjawisko, w którym IgE reagują z podobnymi epitopami (specyficzne fragmenty antygenu, który wiąże się z przeciwciałem) alergenów różnych źródeł nazywamy alergiami krzyżowymi.
Wyróżniamy pyłkowo-pokarmowe oraz lateksowo-owocowe alergie krzyżowe.
Najczęściej występujące alergie krzyżowe to:
- brzoza – leszczyna, dąb, buk, owoce pestkowe (jabłko, gruszka, morela, wiśnia, czereśnia), kiwi, brzoskwinia, mango, seler, marchew, pieprz
- leszczyna – brzoza, dąb, grab, buk, orzech laskowy
- bylica – seler, marchew, przyprawy
- trawy – melon, arbuz, pomidor, mąka pszenna i żytnia
- drzewa oliwne – jesion, ligustr pospolity, bez lilak
- roztocze kurzu domowego – skorupiaki
- grzyby – lateks
- pióra – jajo kurze, mięso kurze
- sierść kota – mięso wieprzowe
- lateks gumy naturalnej – banan, kiwi, papaja, melon, mango, kasztan jadalny, migdały, grejpfruty, seler, ziemniaki, orzechy, pomidory, marchew, papryka, szpinak, sałata, przyprawy, fikus
- mleko krowie – mleko kozie, mleko owcze, mięso wołowe
Leczenie alergii
Przede wszystkim zalecane jest unikanie alergenu.
Kolejnym krokiem jest leczenie objawowe:
- Leki przeciwhistaminowe (II generacja) – loratadyna, ceteryzyna
- Glikokortykosteroidy – miejscowe lub ogólnoustrojowe
- Adrenalina (epinefryna) – autostrzykawka EpiPen w anafilaksji
- Oraz metoda eksperymentalna – immunoterapia doustna polegająca na podawaniu wzrastających dawek alergenu celem indukcji tolerancji.
Terapie przyszłości
Nowe kierunki badań skupiają się na nowych strategiach immunomodulujących, terapiach biologicznych i próbach indukcji trwałej tolerancji immunologicznej:
- Terapie biologiczne – omalizumab (przeciwciało anty-IgE), dupilumab (IL-4/IL-13)
- Szczepionki DNA i peptydowe – modulacja odpowiedzi Th2
- Edytowanie genów (CRISPR/Cas9) – badania wstępne
- Liposomalne nośniki antygenów – eksperymentalna immunoterapia celowana
Terapie biologiczne
Terapie biologiczne to leki opracowane przy użyciu technologii rekombinowanego DNA, które oddziałują na konkretne elementy układu odpornościowego.
- Omalizumab
Jest to przeciwciało monoklonalne anty-IgE, które wiąże wolne IgE i zapobiega aktywacji komórek tucznych i bazofilów. Stosowane w leczeniu astmy i przewlekłej pokrzywki, ale też testowane w alergii pokarmowej – zwłaszcza jako wsparcie dla immunoterapii doustnej (OIT). - Dupilumab
Przeciwciało monoklonalne blokujące receptory dla IL-4 i IL-13 (kluczowe cytokiny odpowiedzi Th2). Wstępne badania wskazują na jego skuteczność w zmniejszeniu reaktywności na alergeny pokarmowe, zwłaszcza u pacjentów z atopowym zapaleniem skóry. - Ligelizumab
Nowa generacja przeciwciał anty-IgE, o większym powinowactwie niż omalizumab. Trwa ocena w badaniach klinicznych dotyczących alergii pokarmowej.
Immunoterapia doustna (OIT) i przezskórna (EPIT)
a) OIT (Oral Immunotherapy)
Polega na doustnym podawaniu małych, rosnących dawek alergenu w celu indukcji tolerancji. Najlepiej przebadana dla orzeszków ziemnych, mleka i jaj.
OIT zwiększa próg reaktywności, ale pełna tolerancja (remisja) utrzymuje się u ograniczonej grupy pacjentów. Istnieje ryzyko działań niepożądanych – w tym anafilaksji, eozynofilowego zapalenia przełyku.b) EPIT (Epicutaneous Immunotherapy)
Alergen aplikowany na skórę w postaci plastra (np. Viaskin Peanut®). Badania kliniczne (np. PEPITES) pokazują, że metoda jest bezpieczniejsza niż OIT, ale mniej skuteczna.
Terapie eksperymentalne
a) Szczepionki peptydowe i DNA
Polegają na podawaniu syntetycznych fragmentów alergenów (peptydów) w celu indukcji tolerancji bez aktywacji komórek tucznych. Badania przedkliniczne i I fazy wskazują na możliwość rozwoju szczepionek swoistych dla orzeszków ziemnych, mleka i ryb.
b) Edytowanie genów – CRISPR/Cas9
Eksperymentalne podejście polegające na „wyciszeniu” genów kodujących najważniejsze epitopy alergenowe w roślinach spożywczych (np. zmodyfikowane orzeszki bez białka Ara h 2). Badania na etapie przedklinicznym.
c) Nanocząstki i liposomy
Nośniki alergenów, które kierują je do komórek dendrytycznych i promują odpowiedź tolerogenną. Mogą ograniczać działania niepożądane klasycznej immunoterapii.
Mikrobiom a alergia pokarmowa
Coraz więcej dowodów wskazuje, że skład mikrobioty jelitowej (szczególnie we wczesnym dzieciństwie) wpływa na rozwój tolerancji immunologicznej.
Dzieci z alergiami mają zazwyczaj zmniejszoną różnorodność bakteryjną, szczególnie bakterii z rodzaju Bifidobacterium i Faecalibacterium.
Suplementacja probiotykami i prebiotykami może wspierać leczenie i profilaktykę (badania m.in. nad LGG – Lactobacillus rhamnosus GG).
Indukcja tolerancji przez wczesną ekspozycję (LEAP, EAT)
Badania LEAP (Learning Early About Peanut Allergy) i EAT (Enquiring About Tolerance) wykazały, że wczesne wprowadzenie alergenów (np. orzeszków ziemnych, jaj) u niemowląt zmniejsza ryzyko rozwoju alergii.
Zmieniło to paradygmat profilaktyki alergii – zamiast unikania wczesnego kontaktu z alergenem, zaleca się kontrolowaną ekspozycję pod nadzorem pediatry lub alergologa.
Piśmiennictwo
1 Fleischer DM et al. (2013). Oral immunotherapy for peanut allergy: a multicenter, randomized, double-blind, placebo-controlled trial. Lancet. 2 Simpson EL et al. (2016). TwO Phase 3 Trials of Dupilumab versus Placebo in Atopic Dermatitis. G Engl Med. 3 Arm JP et al. (2014). Ligelizumab (QGE031) in patients with chronic spontaneous urticaria: a randomized, double-blind, placebo-controlled Phase 2b study. J Allergy Clin Immunol. 4 Vickery BP et al. (2017). Sustained Unresponsiveness to Peanut in Subjects Who Have Completed Peanut Oral Immunotherapy. J Allergy Clin Immunol. 5 Jones SM et al. (2017). Epicutaneous immunotherapy for the treatment of peanut allergy in children and young adults. JAMA. 6 Mondoulet L et al. (2020). Peptide mmunotherapy for peanut allergy: A phase 1 study using sequentially injected hydrogel-peptide formulations. Allergy 7 Wang Q et al. (2018). Genome editing for crop improvement and future agriculture. Cell. 8 Pali-Scholl I, Jensen-Jarolim E. (2019). Novel strategies for food allergy treatment. Allergy. 9 Feehley T et al. (2019). Healthy infants harbor intestinal bacteria that protect against food allergy. Nat Med. 10 Savilahti Kainulainen Rautava s. (2018). Probiotics and food allergy. Curr Opin Allergy Clin Immunol. 11f Du Toit G et al. (2015). Randomized trial of peanut consumption in infants at risk for peanut allergy. 1 Engl J Med
- Nietolerancja laktozy
Laktoza jest to disacharyd występujący w mleku i powstałej z niego przetworzonej żywności. Laktoza ulega hydrolizie do monosacharydu, dzięki temu może być wchłonięta przez błonę śluzową jelita cienkiego. Niedobór laktazy jelitowej zapobiega hydrolizie laktozy. W jelicie grubym wolna laktoza jest fermentowana przez bakterie okrężnicy, aby uzyskać krótkołańcuchowe kwasy tłuszczowe i gazy wodorowe. W ten sposób dochodzi do szerokiego zakresu objawów żołądkowo-jelitowych.
Objawy nietolerancji:
- luźne stolce
- wzdęcia brzucha
- nudności
- przelewanie w jelitach
Wrodzona nietolerancja laktozy jest dziedziczona jako autosomalna cecha recesywna i jest bardzo rzadka. Wynika ona z niskiego poziomu laktazy, która rozwija się w dzieciństwie.
Wtórna nietolerancja laktozy powstaje w wyniku uszkodzenia błony śluzowej jelita cienkiego. za co odpowiedzialne są choroby takie jak np. zapalenie żołądka i jelit, choroba Crohna, celiakia, gastropatia cukrzycowa oraz przyjmowane leki, w tym chemioterapii.
Niektóre populacje mają skłonność do rozwoju niedoboru laktazy jak azjatyckie, południowoamerykańskie i afrykańskie, natomiast rasy wywodzące się z północnej Europy lub z północno-zachodniego subkontynentu indyjskiego prawdopodobnie zachowają zdolność wchłaniania laktozy w dorosłości.
Szacuje się, że 70-75% światowej populacji ma niedobór laktazy. Nietolerancja laktozy częściej występuje z zespołem jelita drażliwego z przewagą biegunki (IBS-D) niż u osób zdrowych.
Wiek prezentacji nietolerancji laktozy to między 20 a 40 r.ż.
Niedobór witaminy D wydaje się być związany z genem nietolerancji laktozy, a co za tym idzie możliwość wystąpienia osteopenii.
Dostosowanie diety jest podstawową formą terapii pacjentów z nietolerancją laktozy. Zaleca się ograniczenie bądź wykluczenie z diety produkty zawierające laktozę. Dostępny jest enzym laktazy, który redukuje objawy nietoleancji laktozy. Nie u wszystkich osób jednak może przynosić rezulataty z uwagi na niewystarczającą dawkę.
Wspomagająco działają: szczep DDS-1 Lactobacillus, wapń, witamina D3.
(Praveen K Roy, 2019, Lactose Intolerance)
- Nutrigenomika
Nutrigenomika: Rewolucja w Personalizowanej Dietetyce na Podstawie Najnowszych Badań
Nutrigenomika to dynamicznie rozwijająca się dziedzina nauki, która bada interakcje między genotypem a dietą, umożliwiając tworzenie spersonalizowanych zaleceń żywieniowych. W ciągu ostatnich kilku lat nastąpił znaczący postęp w tej dziedzinie, zarówno w zakresie badań naukowych, jak i zastosowań klinicznych.
Nutrigenomika łączy genomikę z nauką o żywieniu, analizując, jak różnice genetyczne wpływają na metabolizm składników odżywczych i jak dieta może modyfikować ekspresję genów. Dzięki temu możliwe jest opracowanie indywidualnych planów żywieniowych, które wspierają zdrowie i zapobiegają chorobom.
Pojęcie nutrigenomiki (ang. nutrigenomics) zaczęło funkcjonować na początku XXI wieku, chociaż jej fundamenty naukowe sięgają lat 90. XX wieku.
1999–2000 r. – termin nutrigenomics pojawia się w literaturze naukowej i jest używany do opisania nowego kierunku badań łączącego genetykę, biologię molekularną i nauki o żywieniu.
2001 r. – oficjalne zakończenie projektu Human Genome Project przyspiesza rozwój dziedzin takich jak nutrigenomika i nutrigenetyka.
2004 r. – opublikowanie wielu kluczowych prac i powstanie pierwszych ośrodków badawczych dedykowanych nutrigenomice.
2000 – obecnie – szybki rozwój technologii sekwencjonowania DNA i obliczeń bioinformatycznych umożliwia tworzenie spersonalizowanych zaleceń żywieniowych.
Nutrigenomika – bada, jak składniki diety wpływają na ekspresję genów (czyli jak odżywianie „włącza” lub „wyłącza” niektóre geny).
Nutrigenetyka – analizuje, jak nasze geny wpływają na to, jak organizm reaguje na różne składniki odżywcze.
Kluczowe założenia nutrigenomiki:
- Każdy z nas inaczej reaguje na jedzenie
To, co jednej osobie sprzyja zdrowiu, dla innej może być neutralne lub nawet szkodliwe – wszystko zależy od genotypu. Przykład: niektórzy ludzie dobrze tolerują kofeinę, a inni – z powodu genetycznie wolniejszego metabolizmu – mogą mieć po niej nadciśnienie czy problemy ze snem.
- Jedzenie może wpływać na geny
Składniki odżywcze oddziałują nie tylko na nasze ciało, ale też na poziom komórkowy – mogą aktywować lub hamować geny związane np. z procesami zapalnymi, starzeniem się czy odpornością. Ten proces określa się jako nutriepigenetyka.
- Spersonalizowane żywienie przyszłością medycyny Nutrigenomika dąży do tego, by dostosować dietę do profilu genetycznego każdej osoby. Takie podejście może zapobiegać chorobom cywilizacyjnym (np. otyłości, cukrzycy, chorobom serca) i wspierać leczenie już istniejących problemów zdrowotnych.
Przykłady zastosowania nutrigenomiki:
1. Kofeina i gen CYP1A2
Gen CYP1A2 odpowiada za tempo metabolizmu kofeiny. Osoby z wariantem „wolnego metabolizmu” są bardziej narażone na: nadciśnienie, zawały serca przy wysokim spożyciu kawy. Zastosowanie: zalecenie ograniczenia kofeiny u osób z tym wariantem genetycznym.
2. Nietolerancja laktozy
Gen LCT Gen LCT reguluje produkcję laktazy — enzymu trawiącego laktozę. Niektóre osoby mają warianty powodujące spadek aktywności laktazy z wiekiem. Zastosowanie: dieta bezlaktozowa u osób z genetyczną nietolerancją, nawet bez objawów.3. Wchłanianie kwasu foliowego
Gen MTHFR Mutacja w genie MTHFR (np. C677T) może obniżać zdolność przetwarzania folianów. Może prowadzić do: hiperhomocysteinemii, zwiększonego ryzyka chorób serca, wad cewy nerwowej u płodu. Zastosowanie: suplementacja aktywną formą folianu (5-MTHF), a nie zwykłym kwasem foliowym.4. Otyłość i gen FTO
Warianty genu FTO są związane z większym apetytem i skłonnością do gromadzenia tkanki tłuszczowej. Osoby z tym wariantem: mogą silniej reagować na wysokokaloryczną dietę, częściej odczuwają głód. Zastosowanie: personalizacja diety (więcej błonnika, niski indeks glikemiczny), wsparcie psychodietetyczne.5. Reakcja na tłuszcze
Gen APOA2 Gen APOA2 reguluje odpowiedź organizmu na spożycie tłuszczów nasyconych. Niektóre warianty zwiększają ryzyko otyłości przy diecie bogatej w tłuszcze nasycone. Zastosowanie: zmniejszenie ilości tłuszczów nasyconych (np. masła, tłustego mięsa) u osób z tym wariantem.6. Witamina D i gen VDR
Gen VDR wpływa na wchłanianie i wykorzystanie witaminy D. Osoby z niekorzystnymi wariantami mogą potrzebować wyższej suplementacji.
Zastosowanie: indywidualne dawkowanie witaminy D, niezależnie od poziomu we krwi.7. Zdolność do utrzymania masy ciała. Gen TCF7L2.
Warianty tego genu wiążą się z ryzykiem insulinooporności i cukrzycy typu 2.
Zastosowanie: profilaktyczna dieta niskocukrowa i aktywność fizyczna u osób z podwyższonym ryzykiem.Najnowsze badania i kierunki rozwoju
- Zastosowanie w profilaktyce i leczeniu chorób przewlekłych.
Nutrigenomika znajduje zastosowanie w opracowywaniu spersonalizowanych strategii żywieniowych w profilaktyce i terapii chorób takich jak:
Otyłość – identyfikacja genów wpływających na metabolizm i apetyt.
Cukrzyca typu 2 – dostosowanie diety do indywidualnych predyspozycji genetycznych.
Choroby sercowo-naczyniowe – analiza genów związanych z metabolizmem lipidów.
Nowotwory – badania nad wpływem składników diety na ekspresję genów związanych z procesami nowotworowymi .
- Rozwój badań nad nutriepigenomiką
Nutrigenomika coraz częściej koncentruje się na epigenetyce, czyli badaniu, jak dieta wpływa na zmiany w ekspresji genów bez modyfikacji samego DNA. Badania wskazują, że zarówno dieta matki, jak i ojca mogą wpływać na zdrowie potomstwa poprzez mechanizmy epigenetyczne. en.wikipedia.org
- Wykorzystanie sztucznej inteligencji w analizie danych genetycznych
Nowoczesne platformy wykorzystują AI do interpretacji złożonych danych genetycznych i metabolicznych, co pozwala na tworzenie spersonalizowanych zaleceń dietetycznych. Przykładem jest program EPLIMO, który łączy analizę genetyczną z algorytmami AI, oferując indywidualne plany żywieniowe i suplementacyjne. IMARC Group (imarcgroup.com).
- Rozwój rynku nutrigenomiki
Rynek nutrigenomiki dynamicznie rośnie, z prognozowanym wzrostem wartości do ponad 2,3 mld USD do 2032 roku. Wzrost ten napędzają postępy w testach genetycznych, rosnąca świadomość konsumentów oraz zapotrzebowanie na spersonalizowaną opiekę zdrowotną. globenewswire.com
- Rozwój testów genetycznych i dostępność dla konsumentów
Coraz więcej firm oferuje testy genetyczne dostępne bezpośrednio dla konsumentów, umożliwiające analizę predyspozycji genetycznych związanych z metabolizmem składników odżywczych. Integracja tych testów z platformami cyfrowymi i telemedycyną zwiększa ich dostępność i wygodę użytkowania.
- Badania nad bioaktywnymi składnikami diety
Trwają intensywne badania nad wpływem bioaktywnych składników diety, takich jak polifenole czy kwasy tłuszczowe omega-3, na ekspresję genów i procesy komórkowe, w tym autofagię. Wykazano, że niektóre z tych związków mogą modulować procesy związane z rozwojem chorób przewlekłych i nowotworów. reddit.com
Kluczowe publikacje i wydarzenia w historii nutrigenomiki
- Kaput & Rodriguez (2004)
📄 „Nutritional Genomics: Discovering the Path to Personalized Nutrition” Jedna z pierwszych książek i przeglądowych prac, które systematyzują wiedzę o nutrigenomice. Autorzy podkreślają potrzebę integracji genetyki, biologii molekularnej i dietetyki.
https://www.ncbi.nlm.nih.gov/books/NBK63672/- Afman & Müller (2006)
📄 „Nutrigenomics: From Molecular Nutrition to Prevention of Disease” Artykuł w prestiżowym czasopiśmie Journal of the American Dietetic Association. Opisuje, jak dieta może wpływać na ekspresję genów i zmieniać funkcje metaboliczne.
DOI: 10.1016/j.jada.2006.03.009- German et al. (2004)
📄 „Nutrigenomics and Individualized Diets: From Molecules to Culture” Artykuł w Science, który wprowadza pojęcie nutrigenomiki do szerszej publiczności naukowej. Omawia nie tylko mechanizmy biologiczne, ale też aspekty społeczne i kulturowe spersonalizowanej diety.
DOI: 10.1126/science.1091994- Müller & Kersten (2003)
📄 „Nutrigenomics: Goals and Strategies” Jeden z pierwszych artykułów, które precyzyjnie definiują cele i metody badań nutrigenomicznych. Koncentruje się na analizie transkryptomu – zestawu wszystkich aktywnych genów w odpowiedzi na składniki odżywcze.
DOI: 10.1079/PNS2002225- Powstanie konsorcjum NuGO (2004)
The European Nutrigenomics Organisation (NuGO) Międzynarodowe konsorcjum badawcze wspierane przez UE, skupione na badaniach z zakresu nutrigenomiki i metabolomiki. Umożliwiło rozwój standardów badań i współpracę między ośrodkami w Europie.
http://www.nugo.orgWyzwania i perspektywy
Mimo obiecujących wyników, nutrigenomika stoi przed wyzwaniami.
- Złożoność interakcji gen–dieta–środowisko Problem: Wpływ diety na ekspresję genów zależy od wielu czynników – genotypu, mikrobiomu, stylu życia, leków. Konsekwencja: Trudno jednoznacznie przypisać konkretne efekty zdrowotne pojedynczym składnikom diety.
- Brak standaryzacji testów genetycznych Różne firmy stosują odmienne panele genów, metody analizy i interpretacji. Ryzyko: Nieporównywalne wyniki, trudność w ich zastosowaniu klinicznym.
- Etyka i prywatność danych genetycznych Obawy dotyczące przechowywania i komercyjnego wykorzystywania danych DNA. Wymaga regulacji i zaufania społecznego, szczególnie w kontekście firm prywatnych.
- Ograniczona liczba badań długoterminowych Większość badań to badania obserwacyjne lub krótkoterminowe. Potrzeba: badań randomizowanych z długim okresem obserwacji, obejmujących różnorodne populacje.
- Zrozumienie wyników przez pacjentów Osoby bez przygotowania biologicznego mogą błędnie interpretować testy DTC („Direct-To-Consumer”). Konieczne jest wsparcie profesjonalistów (genetyków, dietetyków klinicznych).
Perspektywy rozwoju nutrigenomiki
- Spersonalizowana medycyna i dietetyka
Nutrigenomika wpisuje się w szerszy trend medycyny precyzyjnej. Możliwość tworzenia indywidualnych planów żywieniowych na podstawie: genotypu, metabolomu, mikrobiomu, stylu życia. - Integracja z AI i big data
Nowoczesne algorytmy uczenia maszynowego pozwalają analizować duże zbiory danych nutrigenomicznych. Korzyść: skuteczniejsze przewidywanie ryzyka chorób i reakcji na dietę. - Zastosowanie w profilaktyce chorób cywilizacyjnych
Dzięki wczesnemu wykrywaniu genetycznych predyspozycji: cukrzycy typu 2, otyłości, chorób serca, niektórych nowotworów, możliwe będzie wdrożenie spersonalizowanej prewencji. - Postęp w nutriepigenomice
Badania nad tym, jak dieta wpływa na „włączanie” i „wyłączanie” genów bez zmiany DNA (epigenetyka). Perspektywa wpływania na zdrowie nie tylko jednostki, ale też potomstwa (dziedziczenie epigenetyczne). - Rozwój mikrobiomiki w połączeniu z nutrigenomiką
Mikrobiom odgrywa rolę pośrednika między dietą a ekspresją genów gospodarza. Łączenie danych genetycznych i mikrobiologicznych daje pełniejszy obraz zdrowia metabolicznego.
Co przyniesie przyszłość?
- W przyszłości nutrigenomika będzie coraz bardziej zintegrowana z codzienną medycyną i dietetyką.
- Możliwa personalizacja suplementacji, probiotykoterapii, zaleceń żywieniowych już od dzieciństwa.
- Rozwój tzw. nutricji predykcyjnej – przewidywania przyszłych stanów zdrowia na podstawie genotypu i diety.
🧬 Podsumowanie
Nutrigenomika oferuje obiecujące możliwości w zakresie personalizacji diety i leczenia, przyczyniając się do poprawy zdrowia i jakości życia ludzi na całym świecie.
- Wegetarianizm: podróż przez wieki
Wegetarianizm to nie tylko sposób odżywiania, ale także filozofia, która zyskuje coraz większą popularność na całym świecie. Jego korzenie sięgają starożytności, a na przestrzeni wieków ewoluował, tworząc różnorodne odmiany.
Starożytne początki

Pierwsze wzmianki o wegetarianizmie pochodzą z VI wieku p.n.e.
Pitagoras (ok. 570–495 p.n.e.), grecki filozof i matematyk, był gorącym orędownikiem diety bezmięsnej. Jest jedną z najbardziej znanych postaci związanych ze starożytnym wegetarianizmem.
Pitagorejczycy wierzyli w reinkarnację i w to, że dusze ludzkie mogą odradzać się w ciałach zwierząt. Z tego powodu unikali spożywania mięsa, aby nie skrzywdzić potencjalnie odrodzonej duszy. Wegetarianizm pitagorejczyków był również związany z dążeniem do czystości duchowej i zdrowia fizycznego.
Orfizm był starożytnym greckim ruchem religijnym, który również promował wegetarianizm. Orficy wierzyli w wędrówkę dusz i w to, że dusze ludzkie są uwięzione w ciałach. Unikanie mięsa było dla nich sposobem na oczyszczenie duszy i uwolnienie jej z cyklu reinkarnacji.
W tym samym czasie w Indiach wegetarianizm zaczął się rozwijać w związku z hinduizmem i buddyzmem, które propagowały zasadę ahinsy (niestosowania przemocy), która obejmuje zakaz zabijania zwierząt.
Wegetarianizm był szczególnie popularny wśród wyższych kast, takich jak bramini i dżiniści. W Indiach wegetarianizm jest praktykowany nieprzerwanie od czasów starożytnych do dziś.
W Rzymie wegetarianizm nie był tak popularny jak w Grecji czy Indiach. Jednak niektórzy rzymscy filozofowie, tacy jak Seneka, popierali dietę bezmięsną.
W Rzymie bowiem wegetarianizm był często kojarzony z biedą i ascezą.
Rozwój wegetarianizmu w Europie

Jest to fascynująca podróż przez wieki, naznaczona zarówno okresami popularności, jak i zapomnienia.
Oto kluczowe etapy tej historii:
W średniowiecznej Europie wegetarianizm nie był powszechnie praktykowany.
Mięso było symbolem statusu społecznego, a dieta bezmięsna często kojarzona z biedą lub ascezą. Jednak w niektórych zakonach monastycznych praktykowano formy wegetarianizmu, jako element ascezy i duchowego oczyszczenia.
W okresie renesansu i oświecenia nastąpiło odrodzenie zainteresowania antyczną filozofią, w tym ideami pitagorejczyków.
Niektórzy myśliciele, tacy jak Leonardo da Vinci, popierali wegetarianizm z powodów etycznych.
Wzrost zainteresowania nauką i medycyną przyczynił się do analizy wpływu diety na zdrowie, co również sprzyjało rozwojowi wegetarianizmu.
XIX wiek to przełomowy okres w historii wegetarianizmu w Europie.
Wzrost świadomości na temat praw zwierząt i etyki spowodował wzrost popularności diet bezmięsnych.
W 1847 roku w Wielkiej Brytanii powstało pierwsze Towarzystwo Wegetariańskie, co przyczyniło się do popularyzacji terminu „wegetarianizm”.
Ruch wegetariański rozwijał się również w innych krajach europejskich, takich jak Niemcy i Francja.
XX i XXI wiek: współczesny wegetarianizm
W XX wieku wegetarianizm stał się coraz bardziej popularny, zwłaszcza w drugiej połowie wieku. Powstały nowe odmiany diet bezmięsnych.
Wzrost świadomości na temat wpływu produkcji mięsa na środowisko naturalne przyczynił się do popularyzacji diet bezmięsnych. Rozwój przemysłu spożywczego umożliwił produkcję różnorodnych produktów wegetariańskich i wegańskich.
W 1944 roku Donald Watson założył Towarzystwo Wegańskie w Wielkiej Brytanii, wprowadzając termin „weganizm” dla osób, które rezygnują z wszelkich produktów pochodzenia zwierzęcego.
W XXI wieku wegetarianizm i weganizm stały się powszechnie akceptowane. Rozwój wegetarianizmu w Europie to proces ciągły, który jest ściśle związany z przemianami społecznymi, kulturowymi i ekonomicznymi.
Odmiany wegetarianizmu
Powstanie odmian wegetarianizmu jest wynikiem ewolucji poglądów na temat diety, etyki i zdrowia.
Główne czynniki, które przyczyniły się do powstania odmian wegetarianizmu:
Etyka:
Troska o dobrostan zwierząt jest jednym z głównych powodów, dla których ludzie decydują się na wegetarianizm. Różne odmiany wegetarianizmu odzwierciedlają różne podejścia do tego, które produkty pochodzenia zwierzęcego są akceptowalne.
Zdrowie:
Coraz więcej badań naukowych potwierdza korzystny wpływ diety roślinnej na zdrowie. Niektóre odmiany wegetarianizmu, takie jak witarianizm, kładą szczególny nacisk na spożywanie surowych produktów roślinnych, uważając je za najzdrowsze.
Ekologia:
Produkcja mięsa ma duży negatywny wpływ na środowisko naturalne.
Wiele osób decyduje się na wegetarianizm lub weganizm, aby zmniejszyć swój ślad ekologiczny.
Religia i filozofia:
W niektórych religiach i systemach filozoficznych, takich jak hinduizm i buddyzm, wegetarianizm jest praktykowany z powodów duchowych.
Różne tradycje religijne mają różne podejścia do tego, które produkty pochodzenia zwierzęcego są dopuszczalne.
Indywidualne preferencje:
Niektórzy ludzie decydują się na określone odmiany wegetarianizmu ze względu na swoje preferencje smakowe lub nietolerancje pokarmowe.
Przykłady powstania odmian wegetarianizmu
Laktowegetarianizm
Tradycja ta ma swoje korzenie w Indiach, gdzie krowy są uważane za święte zwierzęta. Laktowegetarianizm jest popularny wśród wyznawców hinduizmu i dżinizmu. Jest to dieta wykluczająca mięso, ryby i jaja, ale dopuszczająca spożywanie nabiału.
Laktoowowegetarianizm
Dieta wykluczająca mięso i ryby, ale dopuszczająca spożywanie nabiału i jaj.
Weganizm
Weganizm powstał w XX wieku jako bardziej restrykcyjna forma wegetarianizmu. Weganie rezygnują z wszelkich produktów pochodzenia zwierzęcego, w tym nabiału, jaj i miodu. Weganizm jest często motywowany względami etycznymi i ekologicznymi. Jest to dieta wykluczająca wszelkie produkty pochodzenia zwierzęcego, w tym mięso, ryby, jaja, nabiał i miód.
Witarianizm
Witarianizm zyskał popularność w XX wieku wraz z rozwojem ruchu na rzecz zdrowego odżywiania. Witarianie wierzą, że spożywanie surowych produktów roślinnych jest najlepsze dla zdrowia.
Dieta oparta na spożywaniu surowych owoców, warzyw, orzechów i nasion.
Frutarianizm (dieta owocowa)
Dieta, która ogranicza się do spożywania owoców, orzechów i nasion.
Badania naukowe
Przeprowadzono wiele badań klinicznych, które analizują wpływ diety wegetariańskiej na zdrowie.
Oto kilka przykładów:
1. Wpływ diety wegetariańskiej na zdrowie serca:
Badanie EPIC-Oxford: Jedno z największych badań prospektywnych, które wykazało, że wegetarianie mają niższe ryzyko choroby niedokrwiennej serca w porównaniu z osobami jedzącymi mięso.
Badanie Adventist Health Study-2: Wykazało, że wegetarianie i weganie mają niższe ciśnienie krwi, niższy poziom cholesterolu i niższe ryzyko nadciśnienia tętniczego.
2. Wpływ diety wegetariańskiej na cukrzycę typu 2:
Badanie Physicians Committee for Responsible Medicine: Wykazało, że dieta wegańska może poprawić kontrolę glikemii u osób z cukrzycą typu 2.
Metaanaliza opublikowana w „JAMA Internal Medicine”: Potwierdziła, że diety wegetariańskie i wegańskie są związane z niższym ryzykiem cukrzycy typu 2.
3. Wpływ diety wegetariańskiej na raka:
Badanie EPIC-Oxford: Wykazało, że wegetarianie mają niższe ryzyko niektórych rodzajów raka, w tym raka jelita grubego.
Badanie Adventist Health Study-2: Potwierdziło, że wegetarianie i weganie mają niższe ryzyko niektórych rodzajów raka, w tym raka prostaty.
4. Wpływ diety wegetariańskiej na masę ciała:
Badania wykazały, że wegetarianie i weganie mają zwykle niższą masę ciała i niższy wskaźnik masy ciała (BMI) w porównaniu z osobami jedzącymi mięso.
Dieta wegetariańska może być skutecznym sposobem na utratę wagi i utrzymanie prawidłowej masy ciała.
5. Wpływ diety wegetariańskiej na zdrowie jelit:
Badania wykazały, że wegetarianie mają bardziej zróżnicowany mikrobiom jelitowy, co jest związane z lepszym zdrowiem. Dieta wegetariańska, bogata w błonnik, może poprawić regularność wypróżnień i zapobiegać zaparciom.
6. Badania kliniczne dotyczące niedoborów składników odżywczych:
Badania wykazały, że wegetarianie i weganie mogą być narażeni na niedobory niektórych składników odżywczych, takich jak witamina B12, witamina D, żelazo, wapń i kwasy omega-3. Suplementacja i odpowiednie planowanie diety są kluczowe dla zapewnienia odpowiedniej podaży tych składników odżywczych.
Badania kliniczne potwierdzają, że dieta wegetariańska może mieć korzystny wpływ na zdrowie, zmniejszając ryzyko chorób serca, cukrzycy typu 2, niektórych rodzajów raka i otyłości.
Jednak ważne jest, aby dieta wegetariańska była dobrze zbilansowana i uwzględniała wszystkie niezbędne składniki odżywcze.
Osoby na diecie wegetariańskiej lub wegańskiej powinny regularnie konsultować się z lekarzem lub dietetykiem, aby monitorować swój stan zdrowia i zapobiegać niedoborom składników odżywczych.
Podsumowanie
Wegetarianizm to nie tylko dieta, ale także styl życia, który ma długą i bogatą historię. Jego różnorodność sprawia, że każdy może znaleźć odpowiednią dla siebie formę odżywiania, która będzie zgodna z jego przekonaniami i wartościami.
- Od Hipokratesa do nanotechnologii. Droga do zdrowego stylu życia.
Zdrowie: Historia, Definicja i Rola Zdrowego Stylu Życia
- Definicja zdrowia
- Historia pojęcia zdrowia
- Zdrowy styl życia: klucz do dobrego zdrowia
- Czynniki wpływające na zdrowie
- Rozwój nauki w obszarze zdrowia
- Podsumowanie
Definicja zdrowia
Zdrowie, jako fundamentalna wartość, jest pojęciem szerokim i wielowymiarowym.
Klasyczna definicja zaproponowana przez Światową Organizację Zdrowia (WHO) w 1948 roku mówi o zdrowiu jako o „stanie pełnego fizycznego, psychicznego i społecznego dobrostanu, a nie jedynie braku choroby czy niepełnosprawności”. Definicja ta bywa krytykowana za jej idealistyczny charakter. W odpowiedzi na ten zarzut pojawiły się propozycje nowych definicji zdrowia, które koncentrują się na zdolności do adaptacji i radzenia sobie z codziennymi wyzwaniami.
Obecnie prowadzi się dyskusje nad uwzględnieniem dynamiki zdrowia i jego zależności od kontekstu kulturowego, społecznego i indywidualnego. Coraz częściej zdrowie traktuje się jako zasób, który umożliwia prowadzenie satysfakcjonującego życia. Jest to zgodne z tzw. modelem podejścia do zdrowia – salutogenezy zaproponowanym przez Aarona Antonovsky’ego, który zamiast na chorobie koncentruje się na czynnikach sprzyjających zdrowiu. Koncepcja ta kładzie nacisk na zachowanie zdrowia. Według Antonovsky’ego poziom zdrowia zależy od współdziałania 4 czynników, takich jak: uogólnione zasoby odpornościowe, stresory, poczucie koherencji – trwałe i dynamiczne przekonanie o przewidywalności i racjonalności świata i własnego położenia życiowego, zachowanie i styl życia – w zgodzie z nurtem medycyny behawioralnej.
Współcześnie podkreśla się, że zdrowie zmienia się w zależności od warunków zewnętrznych, takich jak środowisko, styl życia, dieta czy stres. Na zdrowie wpływa również genetyka oraz dostęp do opieki medycznej.
Pojęcie zdrowia obejmuje:
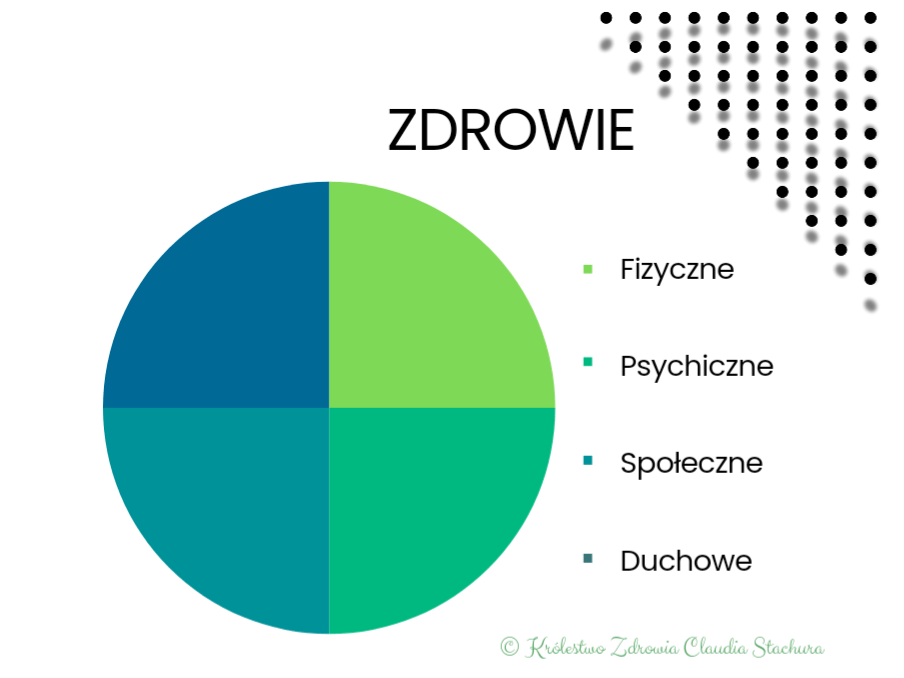
- Zdrowie fizyczne. Obejmuje sprawne funkcjonowanie organizmu, zdolność do radzenia sobie z codziennymi wyzwaniami fizycznymi oraz odporność na choroby.
- Zdrowie psychiczne. Zdrowie psychiczne oznacza zdolność do radzenia sobie z emocjami, stresem, utrzymywania równowagi psychicznej oraz budowania zdrowych relacji z innymi ludźmi. Obejmuje również zdolność do adaptacji w obliczu wyzwań i trudności. Według WHO zdrowie psychiczne to nie tylko brak zaburzeń, ale też poczucie sensu, szczęścia i spełnienia w życiu.
- Zdrowie społeczne. Obejmuje zdolność do tworzenia i utrzymywania relacji interpersonalnych, udział w życiu społecznym oraz korzystanie z wsparcia społecznego. Ludzie, którzy czują się związani ze swoją społecznością, wykazują lepsze wskaźniki zdrowia zarówno psychicznego, jak i fizycznego.
- Zdrowie duchowe. Coraz częściej do definicji zdrowia włącza się także aspekt duchowy, który odnosi się do poczucia sensu życia, harmonii wewnętrznej i zgodności z własnymi wartościami. Choć zdrowie duchowe jest subiektywne i różnie interpretowane w zależności od kultury, odgrywa ważną rolę w holistycznym podejściu do zdrowia.
Historia pojęcia zdrowia

Koncepcja zdrowia ewoluowała na przestrzeni wieków, a jego rozumienie było ściśle związane z rozwojem nauki, filozofii, medycyny i kultury. W każdej epoce inne czynniki kształtowały sposób postrzegania zdrowia.
W starożytnym Egipcie zdrowie wiązano z boskimi siłami. Leczenie opierało się na rytuałach religijnych i naturalnych środkach, takich jak zioła. W Mezopotamii zdrowie postrzegano jako dar bogów, a choroby były karą za grzechy. Znano jednak pierwsze praktyki higieniczne, np. mycie rąk.
Hipokrates, „ojciec medycyny”, zapoczątkował podejście racjonalne do zdrowia. Opracował teorię humoralną, według której zdrowie wynika z równowagi czterech płynów w ciele: krwi, flegmy, żółci żółtej i żółci czarnej.
W średniowieczu przypisywano je głównie woli Boga. Choroby traktowano jako karę za grzechy, a ich leczenie polegało na modlitwach, pokucie i stosowaniu relikwii świętych.
Epidemia dżumy w Europie w XIV w. ukazała, jak kluczowe jest zrozumienie higieny i rozprzestrzeniania się chorób. Chociaż wiedza była ograniczona, wprowadzano podstawowe środki zapobiegawcze, takie jak kwarantanna.
Andreas Vesalius w XVI wieku stworzył dokładne atlasy anatomiczne, co pozwoliło lepiej zrozumieć budowę ludzkiego ciała. Antonie van Leeuwenhoek w XVII w. wynalazł mikroskop i po raz pierwszy zaobserwował mikroorganizmy. To zapoczątkowało naukowe podejście do zdrowia i chorób, wskazując na rolę patogenów w ich rozwoju. W XVIII wieku Edward Jenner opracował pierwszą szczepionkę przeciw ospie. Był to kamień milowy w profilaktyce chorób zakaźnych.
Dopiero odkrycie mikroorganizmów przez Louisa Pasteura, umożliwił zrozumienie chorób w kontekście biologicznym. Louis Pasteur i Robert Koch udowodnili, że mikroorganizmy są przyczyną wielu chorób. Pasteur opracował technikę pasteryzacji. Koch sformułował swoje słynne postulaty tzn. podstawowe reguły diagnostyczne. Spełnienie tych postulatów jest dowodem na to, że konkretny mikroorganizm może powodować określoną chorobę.
W XX wieku do zdrowia zaczęto podchodzić holistycznie, uwzględniając nie tylko ciało, ale także umysł i otoczenie społeczne. Po II wojnie światowej w 1948 utworzono Światową Organizację Zdrowia, która po raz pierwszy w historii przedstawiła definicję zdrowia jako stanu „pełnego i społecznego”. XX wiek przyniósł wynalezienie antybiotyków, rozwój chirurgii i diagnostyki obrazowej, takich jak rentgen, ultrasonografia czy rezonans magnetyczny. Wraz z rozwojem przemysłowym i urbanizacją wzrosła liczba przypadków chorób cywilizacyjnych, takich jak cukrzyca, nadciśnienie czy nowotwory. To wpłynęło na zmianę priorytetów w zdrowiu publicznym, promując prewencję i zdrowy styl życia.
Obecnie zdrowie jest rozumiane jako wynik interakcji czynników biologicznych, psychologicznych, społecznych i środowiskowych. Coraz większy nacisk kładzie się na zdrowie psychiczne i znaczenie profilaktyki. Pandemia COVID-19 uwypukliła znaczenie globalnej współpracy w zakresie zdrowia. Rozwój szczepionek w rekordowym czasie i wprowadzenie środków zapobiegawczych pokazują, jak nauka może przeciwdziałać zagrożeniom zdrowotnym. Dzięki postępom w genetyce i technologii medycznej rozwija się medycyna personalizowana, która dostosowuje leczenie do indywidualnych cech pacjenta.
Zdrowy styl życia: klucz do dobrego zdrowia
Współczesne podejście do zdrowia coraz częściej podkreśla znaczenie zdrowego stylu życia jako narzędzia do zapobiegania chorobom i promowania dobrostanu.

Zdrowy styl życia obejmuje:
- Aktywność fizyczną. Regularne ćwiczenia wpływają korzystnie na układ sercowo-naczyniowy, układ mięśniowo-szkieletowy oraz zdrowie psychiczne. WHO zaleca co najmniej 150 minut umiarkowanej aktywności fizycznej tygodniowo.
- Zbilansowaną dietę. Zdrowa dieta powinna być bogata w owoce, warzywa, produkty pełnoziarniste, zdrowe tłuszcze i białko. Ograniczenie cukrów prostych, soli oraz tłuszczów trans jest kluczowe dla utrzymania zdrowia.
- Sen i regenerację. Odpowiednia ilość i jakość snu wpływają na procesy regeneracyjne organizmu, równowagę hormonalną i zdrowie psychiczne. Niedobór snu zwiększa ryzyko otyłości, cukrzycy oraz chorób serca.
- Unikanie używek. Rzucenie palenia, ograniczenie spożycia alkoholu oraz unikanie substancji psychoaktywnych to podstawowe zasady zdrowego stylu życia.
- Zdrowie psychiczne. Dbanie o zdrowie psychiczne poprzez redukcję stresu, rozwój hobby, medytację czy terapię jest równie ważne, jak troska o ciało.
Nie można mówić o zdrowiu bez uwzględnienia wpływu otoczenia. Zanieczyszczenie środowiska, brak dostępu do opieki zdrowotnej czy niski poziom edukacji zdrowotnej wpływają na ogólny poziom zdrowia populacji. Polityki zdrowotne oraz wspierające zdrowie działania społeczne są kluczowe w promowaniu zdrowego stylu życia.
Czynniki wpływające na zdrowie
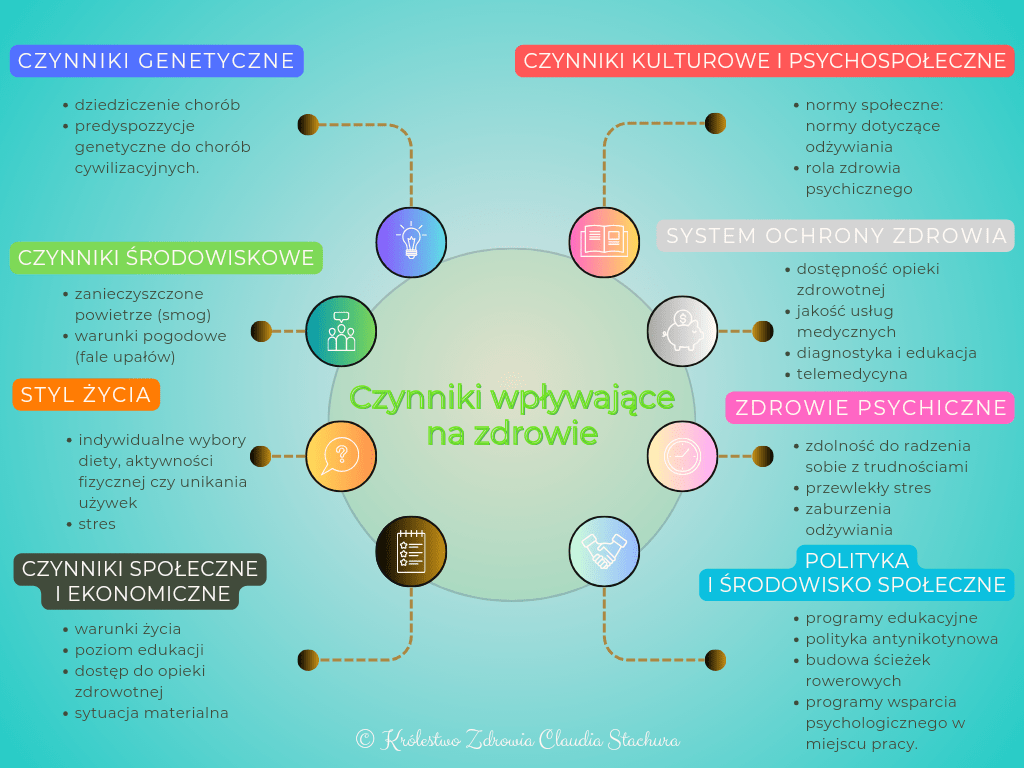
Zdrowie człowieka jest wynikiem działania wielu różnorodnych czynników. Współczesna nauka podkreśla, że zdrowie to efekt dynamicznej interakcji między czynnikami biologicznymi, środowiskowymi, społecznymi i behawioralnymi. Można je podzielić na kilka głównych kategorii:
- Czynniki genetyczne. Geny decydują o dziedziczeniu chorób takich jak np. mukowiscydoza, hemofilia, ale także o naszych predyspozycjach do chorób cywilizacyjnych takich jak otyłość, choroby serca, cukrzyca, nadciśnienie czy nowotwory.
- Czynniki środowiskowe. Otoczenie, w którym żyjemy, znacząco wpływa na nasze zdrowie. Zanieczyszczone powietrze w postaci smogu zwiększa ryzyko chorób płuc i serca.Klimat i warunki pogodowe i tak np. fale upałów zwiększają ryzyko udarów cieplnych.
- Styl życia (czynniki behawioralne). Indywidualne wybory i zachowania mają największy wpływ na zdrowie. Świadome decyzje dotyczące diety, aktywności fizycznej czy unikania używek mogą zarówno zapobiegać, jak i wywoływać różne choroby.Niewłaściwa dieta w postaci nadmiaru soli i tłuszczów trans zwiększa ryzyko nadciśnienia i otyłości.Brak aktywności fizycznej powoduje spadek wydolności organizmu i ryzyko chorób serca.Palenie papierosów i spożywanie alkoholu to główne czynniki ryzyka chorób układu oddechowego i wątroby.Przewlekły stres zwiększa ryzyko zaburzeń psychicznych i chorób somatycznych, np. wrzodów.
- Czynniki społeczne i ekonomiczne. Warunki życia, poziom edukacji, dostęp do opieki zdrowotnej i sytuacja materialna mają ogromny wpływ na zdrowie.Wyższy poziom wykształcenia często wiąże się z lepszą świadomością zdrowotną.Osoby o niższych dochodach mają mniejszy dostęp do zdrowej żywności i opieki medycznej.
- Czynniki kulturowe i psychospołeczne. Normy społeczne, przekonania i wartości mogą kształtować podejście do zdrowia.Normy dotyczące odżywiania (np. dieta śródziemnomorska jest uznawana za korzystną). Rola zdrowia psychicznego jest coraz bardziej doceniana, a brak równowagi psychicznej może prowadzić do problemów fizycznych.
- System ochrony zdrowia. Dostępność opieki zdrowotnej i jakość usług medycznych mają kluczowe znaczenie dla zdrowia populacji. Wczesna diagnostyka, skuteczne leczenie i edukacja zdrowotna mogą znacznie poprawić stan zdrowia.W ramach profilaktyki funkcjonują programy szczepień, badania przesiewowe. Obserwuję się rozwój telemedycyny i technologii medycznych.
- Zdrowie psychiczne. Zdrowie psychiczne wpływa na nasze wybory, motywację i zdolność do radzenia sobie z trudnościami. Problemy takie jak depresja, lęki czy uzależnienia mogą negatywnie odbijać się na zdrowiu fizycznym.Przewlekły stres i wypalenie zawodowe prowadzą do zaburzeń sercowo-naczyniowych.Zaburzenia odżywiania (anoreksja, bulimia) mają bezpośredni wpływ na zdrowie fizyczne.
- Polityka zdrowotna i środowisko społeczne. Programy edukacyjne, polityka antynikotynowa czy wsparcie dla zdrowego stylu życia, mogą znacznie wpłynąć na stan zdrowia społeczeństwa. Budowa ścieżek rowerowych zachęca do aktywności fizycznej. Programy wsparcia psychologicznego w miejscach pracy poprawiają zdrowie pracowników.
Rozwój nauki w obszarze zdrowia
Postęp naukowy w dziedzinie zdrowia znacząco wpłynął na jakość życia, długość życia i sposób rozumienia procesów biologicznych oraz chorób.
W starożytności medycyna opierała się na obserwacji natury oraz przekazach ustnych. Hipokrates jako pierwszy oddzielił medycynę od religii, tworząc podwaliny pod racjonalne podejście do zdrowia. Teoria humoralna była dominująca przez wieki.
W średniowieczu nauka była silnie powiązana z religią. Szpitale przyklasztorne zajmowały się opieką nad chorymi, a leczenie często miało charakter duchowy. Wiedza medyczna była zachowywana i rozwijana głównie w świecie arabskim. Al-Zahrawi, arabski lekarz, opisał ponad 200 procedur chirurgicznych.
Renesans przyniósł przełom w naukach medycznych dzięki rozwojowi anatomii, fizjologii i technologii drukarskiej, która umożliwiła szerokie rozpowszechnianie wiedzy. Andreas Vesalius opublikował De humani corporis fabrica, szczegółowy atlas anatomii. William Harvey odkrył obieg krwi, co zmieniło rozumienie funkcjonowania układu krwionośnego.
W XIX wieku rozwój nauk przyrodniczych i technologii wpłynął na zrozumienie chorób i wprowadzenie skuteczniejszych metod leczenia. Louis Pasteur i Robert Koch wykazali, że mikroorganizmy są przyczyną chorób. Pasteur opracował szczepionkę przeciwko wściekliźnie. Joseph Lister wprowadził praktyki dezynfekcji narzędzi chirurgicznych, co znacząco zmniejszyło śmiertelność operacyjną. Edward Jenner opracował pierwszą szczepionkę przeciw ospie w XVIII wieku, ale XIX wiek przyniósł ich dalszy rozwój. John Snow odkrył źródło epidemii cholery w Londynie, kładąc podwaliny pod naukowe podejście do zdrowia publicznego. W 1928 roku Alexander Fleming odkrył penicylinę co zrewolucjonizowało leczenie infekcji bakteryjnych. Wynalezienie rentgena przez Wilhelma Röntgena w 1895 roku, a później rozwój tomografii komputerowej i rezonansu magnetycznego umożliwiły nieinwazyjne badanie ciała. Odkrycie DNA przez Watsona i Cricka (1953) zapoczątkowało rozwój genetyki molekularnej. Dzięki temu możliwe stało się rozpoznawanie chorób dziedzicznych i rozwój terapii genowych.
W XX wieku wyeliminowano ospę prawdziwą, a szczepienia przeciw polio i innym chorobom zmniejszyły śmiertelność dzieci.
Dzięki postępom w genetyce i technologii, leczenie można dostosować do indywidualnych potrzeb pacjenta. Nowoczesne metody leczenia wykorzystują modyfikacje genetyczne oraz regenerację uszkodzonych tkanek. Cyfryzacja opieki zdrowotnej umożliwia zdalne konsultacje, monitorowanie zdrowia oraz diagnozowanie przy użyciu aplikacji i urządzeń wearable. Algorytmy AI pomagają w diagnostyce obrazowej, analizie danych pacjentów i przewidywaniu ryzyka chorób. Nanotechnologia umożliwia użycie nanocząsteczek w leczeniu, np. dostarczanie leków bezpośrednio do komórek nowotworowych. Rozwój szczepionek mRNA przeciw COVID-19 (Pfizer, Moderna) w rekordowym czasie pokazał możliwości współczesnej nauki.
Przyszłość nauki w obszarze zdrowia
- Biotechnologia: Rozwój w dziedzinie inżynierii genetycznej (np. CRISPR) pozwoli na leczenie chorób genetycznych i modyfikację genów w celu zapobiegania chorobom.
- Medycyna regeneracyjna: Wykorzystanie organów hodowanych w laboratoriach oraz zaawansowane technologie regeneracji tkanek.
- Zdrowie globalne: Współpraca międzynarodowa w celu zwalczania chorób zakaźnych i poprawy dostępu do opieki zdrowotnej w krajach rozwijających się.
- Rozszerzona rzeczywistość (AR) i wirtualna rzeczywistość (VR): Szkolenia dla lekarzy oraz terapie dla pacjentów (np. w leczeniu bólu czy PTSD).
Rozwój nauki w obszarze zdrowia to nieustanny proces, który przynosi coraz bardziej precyzyjne i zaawansowane metody diagnostyki, leczenia i profilaktyki. Współczesna medycyna korzysta z interdyscyplinarnego podejścia, łącząc biologię, informatykę, inżynierię i nauki społeczne, by zapewnić lepszą jakość życia oraz dostęp do opieki zdrowotnej dla wszystkich.
Podsumowanie
Zdrowie człowieka jest rezultatem współdziałania wielu czynników – genetycznych, środowiskowych, behawioralnych, społecznych i politycznych. Kluczem do zachowania zdrowia jest holistyczne podejście, które uwzględnia zarówno profilaktykę, jak i eliminowanie czynników ryzyka, co pozwala cieszyć się dłuższym i lepszym życiem.
Naukowe Fundamenty Zdrowia – Dbaj o Ciało i Umysł Świadomie.
- Geneza dietetyki
- Definicja dietetyki
- Starożytne korzenie dietetyki
- Średniowiecze – wpływ medycyny arabskiej i religii.
- Renesans – powrót do nauki i eksperymentów
- XVIII I XIX wiek
- Rozwój dietetyki w XIX i XX wieku
- Dietetyka współczesna
- Rozwój dietetyki w Polsce
- Podsumowanie
Definicja dietetyki
Dietetyka, nauka zajmująca się wpływem pożywienia na zdrowie człowieka, ma korzenie sięgające tysięcy lat wstecz. Choć dziś kojarzy się głównie z nowoczesnymi zaleceniami żywieniowymi i badaniami naukowymi, jej początki były ściśle związane z filozofią, medycyną i obserwacjami codziennego życia. Historia dietetyki pokazuje, jak przez wieki zmieniały się nasze poglądy na temat jedzenia i jego roli w zdrowiu człowieka.
Starożytne korzenie dietetyki

Photo by ROMAN ODINTSOV on Pexels.com Już w starożytności ludzie zauważyli związek między jedzeniem a zdrowiem.
W Egipcie i Mezopotamii stosowano różne diety w celach leczniczych, oparte na obserwacji działania lokalnych produktów, takich jak miód, daktyle czy zioła.
Jednak największy wpływ na rozwój dietetyki w antyku mieli Grecy. Hipokrates, grecki lekarz, uważany za ojca medycyny, już w V w. p. n. e. wskazywał na znaczenie diety w profilaktyce i leczeniu chorób. Jego słynne powiedzenie: „Niech pożywienie będzie lekarstwem, a lekarstwo pożywieniem” do dziś jest podstawą filozofii zdrowego żywienia. Hipokrates uważał, że odpowiednio dobrana dieta może wspierać równowagę czterech humorów organizmu: krwi, flegmy, żółci i czarnej żółci.
W starożytnych Indiach rozwinęła się ajurweda, system medycyny naturalnej, który kładł duży nacisk na indywidualne podejście do żywienia i równowagę między ciałem, umysłem i duszą.
Również w Chinach istniały rozbudowane systemy dietetyczne oparte na teorii yin i yang oraz pięciu żywiołach.
Średniowiecze – wpływ medycyny arabskiej i religii.

Photo by Shady Elfaham on Pexels.com W średniowieczu wiedza o diecie opierała się głównie na tekstach starożytnych, które przetrwały dzięki uczonym arabskim. Awicenna, jeden z najwybitniejszych lekarzy tamtej epoki, w swoim dziele „Kanon medycyny” szczegółowo opisał wpływ różnych pokarmów na organizm.Religia również odgrywała istotną rolę w kształtowaniu podejścia do jedzenia. Chrześcijaństwo propagowało posty jako formę oczyszczania ciała i ducha, co w pewnym sensie można uznać za pierwowzór dzisiejszych diet detoksykacyjnych.
Renesans – powrót do nauki i eksperymentów

Photo by karatara on Pexels.com Renesans przyniósł odrodzenie nauki i ponowne zainteresowanie badaniem ludzkiego ciała. W tym okresie zaczęto bardziej systematycznie analizować wpływ poszczególnych składników odżywczych na zdrowie. Uczeni, tacy jak Paracelsus, zwracali uwagę na chemiczne właściwości pożywienia i jego rolę w leczeniu chorób.
XVIII I XIX wiek
W XVIII i XIX wieku pojawiły się pierwsze badania naukowe dotyczące składników odżywczych. Francuski chemik Antoine Lavoisier zrewolucjonizował podejście do jedzenia, badając procesy spalania i metabolizmu. Odkrycia dotyczące witamin, białek, tłuszczów i węglowodanów w XIX wieku zapoczątkowały naukowe podejście do żywienia.

Photo by Photo By: Kaboompics.com on Pexels.com Antoine Lavoisier (1743–1794) był wybitnym francuskim chemikiem, znanym przede wszystkim z rewolucjonizowania chemii jako nauki. Jego prace nad procesami spalania i oddychania dostarczyły fundamentalnej wiedzy, która później stała się podstawą rozwoju dietetyki. Lavoisier był jednym z pierwszych naukowców, którzy zaczęli badać procesy metaboliczne zachodzące w organizmie człowieka, co znacząco wpłynęło na zrozumienie roli pożywienia w produkcji energii.
Badania nad spalaniem i metabolizmem
Lavoisier zauważył, że proces spalania (oksydacja) i oddychanie mają wiele wspólnego. Przeprowadził serię eksperymentów, które dowiodły, że podczas oddychania organizm zużywa tlen i produkuje dwutlenek węgla. Było to przełomowe odkrycie, ponieważ wcześniej nie rozumiano, w jaki sposób organizm wytwarza energię. Lavoisier opracował specjalne urządzenie – kalorymetr lodowy – które pozwalało mierzyć ilość ciepła wytwarzanego przez organizm podczas spalania pokarmów. Eksperymenty te potwierdziły, że jedzenie jest źródłem energii, a procesy metaboliczne w organizmie przypominają spalanie paliwa w piecu. Było to kluczowe dla zrozumienia, że pożywienie dostarcza energii potrzebnej do podtrzymania życia.
Eksperymenty z różnymi rodzajami pokarmów
Lavoisier badał wpływ różnych rodzajów pożywienia na procesy metaboliczne. Odkrył, że węglowodany, białka i tłuszcze mają różną wartość energetyczną, co zapoczątkowało myślenie o bilansie energetycznym. Choć jego badania nie były jeszcze tak precyzyjne jak współczesne metody, stworzył podstawy, które pozwoliły późniejszym naukowcom określić kaloryczność pokarmów.
Znaczenie badań naukowych Lavoisiera dla dietetyki
Prace Lavoisiera były kamieniem milowym w naukowym podejściu do żywienia. Dzięki jego badaniom zaczęto traktować jedzenie nie tylko jako środek do zaspokojenia głodu, ale także jako źródło energii niezbędnej do funkcjonowania organizmu. Utorował drogę do zrozumienia roli składników odżywczych w procesach życiowych, co miało ogromne znaczenie dla rozwoju dietetyki jako nauki. Antoine Lavoisier nie tylko zrewolucjonizował chemię, ale także stworzył fundamenty dla zrozumienia, jak organizm ludzki przetwarza jedzenie na energię. Jego badania nad spalaniem i metabolizmem były kluczowe dla powstania dietetyki jako nauki. Jego podejście do badania procesów fizjologicznych z perspektywy chemicznej zainspirowało kolejne pokolenia naukowców i przyczyniło się do rozwoju nowoczesnych metod analizowania wpływu diety na zdrowie.
Rozwój dietetyki w XIX i XX wieku

Photo by Pixabay on Pexels.com W XIX wieku nastąpił znaczący postęp w badaniach nad składnikami pokarmowymi. Odkryto witaminy, minerały i inne niezbędne substancje odżywcze. Wiele epidemii, takich jak szkorbut, spowodowanych niedoborami żywieniowymi, zwróciło uwagę na znaczenie odpowiedniej diety. I wojna światowa spowodowała niedobory żywności, co przyspieszyło badania nad żywieniem i opracowanie zbilansowanych diet.Powstanie dietetyki jako nauki.
W XX wieku rozwój dietetyki przyspieszył dzięki badaniom klinicznym i lepszemu zrozumieniu fizjologii człowieka. Powstały pierwsze wytyczne żywieniowe, które miały na celu poprawę zdrowia publicznego. Dietetyka zaczęła się kształtować jako samodzielna dziedzina nauki. Powstały pierwsze szkoły dietetyczne, a dietetycy zaczęli pracować w szpitalach, ośrodkach zdrowia i prywatnych praktykach.
Dietetyka współczesna
Dziś dietetyka jest dziedziną interdyscyplinarną, łączącą biologię, chemię, medycynę i psychologię. Coraz większy nacisk kładzie się na personalizację diety, uwzględniającą indywidualne potrzeby organizmu, genetykę i styl życia.
Jednocześnie pojawiają się nowe wyzwania, takie jak walka z otyłością, chorobami cywilizacyjnymi czy wpływ produkcji żywności na środowisko. Współczesna dietetyka jest odpowiedzią nie tylko na takie choroby jak cukrzyca, choroby serca i nowotwory, ale także odgrywa kluczową rolę w leczeniu wielu chorób, takich jak celiakia, nietolerancje pokarmowe, choroby nerek i wątroby.
Nowe technologie, takie jak aplikacje mobilne i analizy składu ciała, ułatwiają monitorowanie diety i osiąganie celów żywieniowych.
Rozwój dietetyki w Polsce

Photo by Karolina Grabowska on Pexels.com Dietetyka w Polsce przeszła długą drogę od niszowej dziedziny do jednej z najbardziej popularnych i poszukiwanych specjalizacji. Choć korzenie dietetyki sięgają głęboko w przeszłość, to jej dynamiczny rozwój w Polsce przypada na ostatnie kilkadziesiąt lat.
Pierwsze wzmianki o dietetyce w Polsce pojawiają się w okresie międzywojennym, głównie w kontekście szpitalnictwa i żywienia zbiorowego.
W okresie powojennym, wraz z rozwojem służby zdrowia zaczęły powstawać pierwsze stanowiska dla dietetyków w szpitalach i zakładach żywienia. Jednak dietetyka była wówczas dziedziną mało rozwiniętą i często marginalizowaną.
W latach 90. i na początku XXI wieku przemiany ustrojowe w Polsce otworzyły nowe możliwości rozwoju dla dietetyki. Powstały pierwsze prywatne gabinety dietetyczne, a dietetycy zaczęli oferować swoje usługi indywidualnym klientom. Zwiększone zainteresowanie zdrowym stylem życia i profilaktyką chorób przyczyniło się do popularności dietetyki. Powstały nowe kierunki studiów związane z żywieniem i dietetyką, co zwiększyło liczbę wykwalifikowanych specjalistów.
W ostatnich latach nastąpiła profesjonalizacja zawodu dietetyka. Powstały organizacje zrzeszające dietetyków, takie jak Polskie Towarzystwo Dietetyki, które dbają o podnoszenie standardów zawodowych. Dietetycy coraz częściej specjalizują się w określonych dziedzinach, takich jak dietetyka sportowa, dziecięca, onkologiczna czy wegetariańska. Tematy związane z żywieniem i dietetyką są coraz częściej poruszane w mediach, co przyczynia się do popularyzacji wiedzy o zdrowym odżywianiu.
Choć sytuacja poprawia się, wciąż brakuje kompleksowych regulacji prawnych dotyczących zawodu dietetyka. Dietetyka w Polsce przeżywa obecnie dynamiczny rozwój. Coraz więcej osób zdaje sobie sprawę z wpływu diety na zdrowie i sięga po profesjonalną pomoc dietetyczną. Jednakże, aby zapewnić wysoką jakość usług, konieczne jest dalsze doskonalenie systemu kształcenia dietetyków oraz wprowadzenie odpowiednich regulacji prawnych.
Podsumowanie

Photo by Petra Reid on Pexels.com Geneza dietetyki to fascynująca podróż przez wieki, ukazująca ewolucję naszego podejścia do jedzenia i zdrowia. Od intuicyjnych obserwacji starożytnych lekarzy, przez średniowieczne posty, aż po współczesne badania naukowe – każda epoka wnosiła coś nowego do tej dziedziny. Dzisiejsza dietetyka stoi przed wyzwaniem połączenia tradycyjnej mądrości z nowoczesnymi technologiami, by wspierać zdrowie i dobrostan ludzi na całym świecie.
- Warzywa sezonowe w grudniu
Grudzień to miesiąc, w którym wybór świeżych warzyw może wydawać się ograniczony. Jednak polska ziemia dostarcza nam wielu wartościowych produktów, które doskonale sprawdzą się w zimowych potrawach.
Dlaczego warto jeść sezonowe warzywa?
Warzywa sezonowe mają najintensywniejszy smak i aromat. Zawierają najwięcej witamin, minerałów i innych składników odżywczych. Są zwykle tańsze niż warzywa importowane.Kupując warzywa sezonowe, wspieramy lokalnych producentów i zmniejszamy swój ślad węglowy.
Jakie warzywa warto wybierać?
- Marchew: Bogata w beta-karoten, który nasz organizm przekształca w witaminę A, niezbędną dla zdrowych oczu i skóry
- Pietruszka: Źródłem witaminy C, która wzmacnia odporność, oraz potasu, ważnego dla prawidłowej pracy serca.
- Seler: Zawiera witaminy z grupy B, które wpływają na nasz układ nerwowy, oraz sporo błonnika, który reguluje pracę jelit.
- Buraki: Bogate w żelazo, które zapobiega anemii, oraz antocyjany, które mają działanie przeciwutleniające.
- Ziemniaki: Choć często niedoceniane, dostarczają sporo witaminy C i potasu.
- Kapusta: Różne rodzaje kapusty są bogate w witaminę C, błonnik i związki siarki, które mają działanie przeciwnowotworowe.
- Czosnek i cebula: To naturalne antybiotyki, które wzmacniają odporność i mają działanie przeciwzapalne.
- Dynia: Źródło beta-karotenu, witamin z grupy B i potasu.
Podsumowanie
Grudniowe warzywa to prawdziwa kopalnia witamin, minerałów i innych cennych substancji, które wspierają nasze zdrowie. Ich regularne spożywanie może przynieść wiele korzyści dla naszego organizmu.
- Światowy Dzień Cukrzycy
- 14 listopada obchodzony jest ŚWIATOWY DZIEŃ CUKRZYCY.
- Historia
- Przyczyny cukrzycy
- Objawy cukrzycy
- Leczenie cukrzycy
- Profilaktyka cukrzycy
- Dieta w cukrzycy
- Współczesne badania nad cukrzycą
14 listopada obchodzony jest ŚWIATOWY DZIEŃ CUKRZYCY.
Cukrzyca to choroba cywilizacyjna, którą można kontrolować!
Ta metaboliczna choroba charakteryzuje się podwyższonym poziomem glukozy we krwi, dotyka coraz większą część populacji. Dzięki rozwojowi medycyny i coraz większej świadomości społecznej, cukrzyca jest chorobą, którą można skutecznie kontrolować i prowadzić pełne życia.
Historia
Pierwsze opisy objawów przypominających cukrzycę można znaleźć w starożytnych tekstach medycznych z Egiptu, Indii i Chin.
W XVII i XVIII wieku naukowcy zaczęli systematycznie badać cukrzycę. Thomas Willis, angielski lekarz, wprowadził termin „diabetes mellitus”.
Dopiero w XIX wieku, wraz z rozwojem medycyny, zaczęto dokładniej badać i opisywać cukrzycę. Francuski lekarz Avicenna w XI wieku opisał chorobę charakteryzującą się nadmiernym pragnieniem i częstym oddawaniem moczu – objawy typowe dla cukrzycy.
Przełomowym momentem w historii cukrzycy było odkrycie insuliny w 1921 roku przez Fredericka Bantinga i Charlesa Besta. To wydarzenie umożliwiło opracowanie skutecznej metody leczenia cukrzycy typu 1 i znacząco poprawiło jakość życia osób chorych.
W połowie XX wieku opracowano leki doustne dla osób z cukrzycą typu 2.
Obecnie obserwujemy ciągły rozwój technologii, takich jak ciągłe monitorowanie glukozy (CGM), pozwala na jeszcze lepsze zarządzanie cukrzycą.
Badania nad cukrzycą trwają. Naukowcy pracują nad nowymi lekami, terapiami genowymi i metodami zapobiegania cukrzycy. Celem jest stworzenie świata, w którym cukrzyca nie będzie ograniczać życia.
Przyczyny cukrzycy
Cukrzyca typu 1 powstaje w wyniku autoimmunologicznego zniszczenia komórek beta trzustki, odpowiedzialnych za produkcję insuliny. Przyczyny tego procesu nie są w pełni poznane, ale uważa się, że genetyka i czynniki środowiskowe odgrywają w nim istotną rolę.
Cukrzyca typu 2 jest związana z insulinoopornością, czyli zmniejszoną wrażliwością komórek organizmu na działanie insuliny. Często występuje u osób otyłych i prowadzących mało aktywny tryb życia.
Istnieją również inne, rzadsze formy cukrzycy, takie jak cukrzyca młodzieńcza typu LADA, cukrzyca spowodowana zaburzeniami hormonalnymi czy lekami.
Objawy cukrzycy
Początkowo cukrzyca może przebiegać bezobjawowo lub z bardzo subtelnymi objawami, które łatwo zignorować.
Z czasem mogą pojawić się:
- Częste oddawanie moczu co jest związane z tym, iż wysoki poziom glukozy we krwi powoduje zwiększone wydalanie moczu.
- Nadmierne pragnienie wynika z tego, że organizm próbuje uzupełnić utratę płynów.
- Zmęczenie. Wysoki poziom glukozy we krwi zaburza prawidłowe funkcjonowanie komórek, prowadząc do uczucia zmęczenia i osłabienia.
- Utrata masy ciała. Pomimo zwiększonego apetytu, chory może chudnąć, ponieważ glukoza nie jest prawidłowo wykorzystywana przez organizm.
- Zaburzenia widzenia. Wysoki poziom glukozy może prowadzić do uszkodzenia naczyń krwionośnych w oku.
- Zakażenia. Osoby z cukrzycą są bardziej podatne na infekcje, zwłaszcza skóry i dróg moczowych.
- Zmieniona wrażliwość skóry. Może wystąpić mrowienie, drętwienie czy ból w kończynach.
Leczenie cukrzycy
Leczenie cukrzycy zależy od jej rodzaju i stopnia zaawansowania. Główne cele leczenia to utrzymanie prawidłowego poziomu glukozy we krwi, zapobieganie powikłaniom i poprawa jakości życia.
Odpowiednio zbilansowana dieta jest podstawą leczenia cukrzycy:
- Powinna być bogata w błonnik, warzywa, owoce, pełnoziarniste produkty zbożowe i chuda białko.
- Należy ograniczyć spożycie cukrów prostych i tłuszczów nasyconych.
- Regularny wysiłek fizyczny poprawia wrażliwość na insulinę i pomaga utrzymać prawidłowy poziom glukozy we krwi.
- W zależności od rodzaju cukrzycy i jej nasilenia, lekarz może zalecić leki doustne lub insulinę.
- Regularne pomiary poziomu glukozy we krwi za pomocą glukometru pozwalają na dostosowanie leczenia i zapobieganie powikłaniom.
Profilaktyka cukrzycy
Chociaż nie zawsze można zapobiec cukrzycy typu 1, to w przypadku cukrzycy typu 2 wiele zależy od stylu życia.
Aby zmniejszyć ryzyko zachorowania, warto:
- Nadwaga i otyłość są głównymi czynnikami ryzyka cukrzycy typu 2.
- Aktywność fizyczna poprawia wrażliwość na insulinę i pomaga utrzymać prawidłowy poziom glukozy we krwi.
- Dieta bogata w błonnik, warzywa, owoce i pełnoziarniste produkty zbożowe zmniejsza ryzyko rozwoju cukrzycy.
- Palenie zwiększa ryzyko wielu chorób, w tym cukrzycy.
- Regularne kontrolowanie poziomu glukozy we krwi jest szczególnie ważne dla osób z grupy podwyższonego ryzyka, np. z nadciśnieniem tętniczym, podwyższonym poziomem cholesterolu czy rodzinnymi obciążeniami.
Dieta w cukrzycy
Dieta odgrywa kluczową rolę w leczeniu i zapobieganiu powikłań cukrzycy. Jej głównym celem jest utrzymanie poziomu glukozy we krwi w optymalnym zakresie, co pozwala zapobiec uszkodzeniu narządów i poprawić jakość życia.
Są cztery podstawowe zasady diety w cukrzycy, a mianowicie:
- Spożywanie posiłków o regularnych porach pomaga utrzymać stabilny poziom glukozy we krwi.
- Dieta powinna być bogata w różne grupy produktów, aby dostarczyć organizmowi niezbędnych witamin, minerałów i błonnika.
- Węglowodany podnoszą poziom glukozy we krwi, dlatego ich spożycie powinno być kontrolowane.
- Ćwiczenia fizyczne zwiększają wrażliwość na insulinę, co pomaga obniżyć poziom glukozy we krwi.
Jakie produkty wybierać?
- Węglowodany złożone powinny stanowić podstawę diety. Znajdziemy je w pełnoziarnistych produktach zbożowych (chleb żytni, kasza gryczana i jaglana, makaron pełnoziarnisty) warzywach (ogórki, pomidory, brokuły, szpinak) i owocach (np. jabłka, gruszki, jagody).
- Białko, które jest niezbędne do budowy i regeneracji tkanek. Dobre źródła białka to chude mięso, ryby, drób, jaja, nabiał i rośliny strączkowe (soja, fasola, soczewica).
- Zdrowe tłuszcze: oliwa z oliwek, awokado, orzechy i tłuste ryby.
Koniecznie należy ograniczyć:
- słodkie napoje,
- słodycze,
- tłuste mięso,
- produkty przetworzone i fast foody.
Dieta pacjenta z cukrzycą powinna być dostosowana do wieku, aktywności fizycznej, współistniejących chorób i preferencji smakowych.
Produkty o niskim indeksie glikemicznym (miara, która określa, jak szybko dany produkt podnosi poziom glukozy we krwi) powodują wolniejszy wzrost poziomu glukozy i są lepszym wyborem dla osób z cukrzycą.
Zdrowe odżywianie jest kluczem do utrzymania prawidłowego poziomu glukozy we krwi i zapobiegania powikłaniom cukrzycy. Natomiast długotrwałe utrzymywanie wysokiego poziomu cukru we krwi prowadzi do uszkodzenia różnych narządów i układów w organizmie.
Wpływ niewłaściwej diety na powikłania cukrzycy
- Hiperglikemia czyli zbyt wysoki poziom cukru we krwi, który może prowadzić do kwasicy ketonowej, która jest stanem zagrażającym życiu.
- Hipoglikemia to natomiast zbyt niski poziom cukru we krwi, który może powodować zaburzenia świadomości, drgawki, a nawet śpiączkę.
- Odwodnienie. Wysoki poziom glukozy we krwi prowadzi do zwiększonego wydalania moczu, co może prowadzić do odwodnienia.
- Choroby układu krążenia takie jak miażdżyca, zawał serca, udar mózgu i choroby naczyń obwodowych.
- Nefropatia cukrzycowa. Uszkodzenie nerek może prowadzić do niewydolności nerek.
- Retinopatia cukrzycowa – uszkodzenie naczyń krwionośnych w oku, które może prowadzić do utraty wzroku.
- Neuropatia cukrzycowa – uszkodzenie nerwów, które objawia się mrowieniem, drętwieniem, bólem kończyn.
- Stopa cukrzycowa – zakażenia i owrzodzenia stóp, które mogą prowadzić do amputacji.
Odpowiednia dieta może znacząco zmniejszyć ryzyko wystąpienia tych powikłań.
Współczesne badania nad cukrzycą
Świat badań nad cukrzycą jest niezwykle dynamiczny. Naukowcy nieustannie poszukują nowych rozwiązań, które ułatwią życie osobom z cukrzycą i przyczynią się do skuteczniejszego leczenia tej choroby.
Oto kilka obszarów, na których obecnie skupiają się badania:
- Terapie genowe: nukowcy pracują nad terapiami genowymi, które mogłyby w przyszłości wyleczyć cukrzycę typu 1 poprzez przywrócenie produkcji insuliny w organizmie.
- Komórki macierzyste: badania nad komórkami macierzystymi skupiają się na możliwościach regeneracji uszkodzonych komórek produkujących insulinę
- .Implanty do podawania insuliny: prace nad nowymi, bardziej zaawansowanymi implantami, które umożliwiałyby automatyczne dostosowywanie dawki insuliny do zmieniających się potrzeb organizmu.
- Czujniki ciągłego monitorowania glukozy: nowe generacje czujników CGM są coraz dokładniejsze i łatwiejsze w obsłudze, co pozwala na jeszcze lepszą kontrolę poziomu glukozy.
- Zastosowanie sztucznej inteligencji w analizie danych z czujników CGM, co umożliwia tworzenie bardziej spersonalizowanych planów leczenia.
- Mikrobiom jelitowy: naukowcy badają związek między mikrobiomem jelitowym a cukrzycą, co może otworzyć nowe możliwości terapeutyczne. Mikrobiom jelitowy. Związek między mikrobiomem jelitowym a gospodarką glukozową jest złożony i wciąż badany. Jednak istnieją już solidne dowody na to, że mikrobiom odgrywa istotną rolę w rozwoju cukrzycy. Manipulacja mikrobiomem może stać się nowym narzędziem w walce z tą chorobą.
- Zapobieganie cukrzycy. Duży nacisk kładzie się na badania nad czynnikami ryzyka i profilaktyką cukrzycy, szczególnie wśród dzieci i młodzieży.
Podsumowanie
Badania nad cukrzycą trwają. Naukowcy pracują nad nowymi lekami, terapiami genowymi i metodami zapobiegania cukrzycy. Celem jest stworzenie świata, w którym cukrzyca nie będzie ograniczać życia. Dzięki nowym rozwiązaniom osoby z cukrzycą będą mogły cieszyć się większą niezależnością i lepszą jakością życia.
Nowe metody leczenia mogą pomóc w zapobieganiu groźnym powikłaniom cukrzycy, takim jak choroby serca, niewydolność nerek czy uszkodzenie nerwów.
Skuteczniejsze leczenie cukrzycy może przyczynić się do zmniejszenia kosztów związanych z tą chorobą.
• • •
